Par Susan Usher, Jean Huot, Jeffrey Barkun, Luc Valiquette
Cette étude de cas, préparée par le Forum d'innovation en santé avec des contributions de M. Jean Huot, directeur, Ressources technologiques au CUSM et au CHUM, Dr Jeffrey Barkun, directeur du Département de chirurgie générale au CUSM et Luc Valiquette, directeur du Département de chirurgie de l’Université de Montréal, décrit le rôle de directeur clinique de la transition technologique créé par les centres hospitaliers universitaires de Montréal pour encadrer l’implantation de projets de TI. — Produite dans le cadre du programme 2010 de l'IASI-CUSM.
Défi
Les projets de technologie de l’information (TI) connaissent un taux d’échec très élevé qui est généralement imputable au peu d’adhésion qu’ils suscitent de la part des utilisateurs ultimes. En matière de soins de santé, s’il est acquis que les cliniciens doivent intervenir à chacune des étapes de l’implantation de la TI, rares sont encore les lignes directrices qui précisent la marche à suivre pour ce faire.
En 2002, deux centres hospitaliers universitaires de Montréal, soit le Centre universitaire de santé McGill (CUSM) et le Centre hospitalier de l’Université de Montréal (CHUM), ont entrepris de définir et de mettre en œuvre des systèmes d’information clinique (SIC) qui constitueront la base du dossier électronique du patient (DEP). Cette décision coïncidait avec l’important redéploiement dont les deux centres devaient faire l’objet et au terme duquel seraient regroupés plusieurs sites hospitaliers et construits de nouveaux établissements. Le CUSM et le CHUM, qui traitaient chacun plus de 80 millions de transactions électroniques par année, décidèrent d’unir leurs forces en vue de moderniser les technologies de l’information et des communications.
Jean Huot occupait le poste de dirigeant principal de l’information (DPI) du CUSM et de directeur exécutif de SYSCOR, l’organisme responsable des systèmes informatiques et des technologies de l’information (SI-TI) du CUSM depuis 1998. En 2002, il fut également nommé DPI du CHUM et appelé à diriger les efforts conjoints engagés par les deux centres de santé.
L’objectif était de se doter d’un dossier de santé électronique moderne, intégrant des fonctions d’entrée des commandes et d’ordonnance, et de créer un SIC qui permette d’intégrer des données recueillies à l’interne (dossier électronique du patient de l’hôpital, commandes des médecins, requêtes) ainsi que des données fournies et utilisées par les intervenants externes (recherche, télésanté, dossier de santé provincial et fournisseurs de soins externes). Ce projet pluri-annuel complexe consistait à se doter du SIC de base, à implanter le DEP, à élaborer des modules spécialisés et à les intégrer à ce système, à numériser les dossiers des patients (en prévoyant les liens éventuels entre le dossier et l’équipement biomédical) et à planifier l’infrastructure technologique des nouveaux hôpitaux.
Le programme
M. Huot et les directeurs exécutifs du CUSM et du CHUM ont reconnu qu’il fallait que les cliniciens participent d’entrée de jeu à cette transition technologique. Comme le souligne M. Huot : « Les responsables cliniques font généralement partie de l’équipe de la TI ». Cependant, une fois que le projet fut lancé et qu’il commença à avoir des répercussions sur le plan clinique, ils estimèrent nécessaire de créer un poste plus indépendant et plus fort pour s’assurer de l’adhésion des cliniciens et renforcer leur autonomie.
Fut alors créé, au sein des deux établissements, un poste de directeur clinique de la transition technologique, de légères distinctions étant prévues sur le plan du mandat et de la structure de reddition de comptes, du fait des différences entre les deux organisations. Deux chirurgiens furent nommés à ce poste : le Dr Luc Valiquette, directeur du Département de chirurgie de l’Université de Montréal, et le Dr Jeffrey Barkun, directeur du Département de chirurgie générale et directeur chirurgical de la qualité au CUSM. Les deux ont assuré un leadership clinique pour tous les aspects du projet, de la sélection du système initial à chacune des étapes de sa mise en œuvre.
Comme le souligne le Dr Barkun : « Je suis directeur clinique et dans mon titre, c’est bien le mot “clinique” qui prime le plus. Je relève directement du directeur général et chef de la direction et non des responsables des SI-TI. Ce choix fut fait consciemment, afin que l’on puisse tenir compte de la vision clinique de l’informatique — comme outil de recherche et d’enseigne?ment qui doit rendre les choses plus sécuritaires pour le patient et plus faciles pour le clinicien — dans un contexte différent de celui des préoccupations propres à la TI, au rang desquelles figurent les questions relatives à l’emplacement des ordinateurs, au câblage, aux bandes passantes et à la gestion de la sécurité. »
Tant au CUSM qu’au CHUM, la transition technologique est envisagée comme un projet clinique. Elle vise à améliorer l’efficience et la cohérence des processus de travail et des pratiques cliniques, à faciliter l’harmonisation des pratiques, à améliorer la communication de l’information clinique aux responsables des soins, à réduire le nombre d’événements indésirables et à accroître la sécurité des patients, en plus d’améliorer la qualité de la documentation clinique, notamment en réduisant les dédoublements sur le plan de l’entrée des données. Comme le note M. Huot : « Elle répond à un objectif qui est pertinent pour les cliniciens. »
Choix du système
Il fallut compter quatre années, après 2002, pour parvenir à la phase 0. Comme le rappelle le Dr Barkun : « Nous avons tout d’abord demandé aux cliniciens de préciser les fonctionnalités qu’ils souhaitaient retrouver [dans un SIC]. Nous avons ensuite organisé des tournées afin de nous adresser à chaque département et de former des groupes de discussion pour confirmer les choix. Nous avons invité des sociétés du domaine des TI à venir nous présenter leurs systèmes et avons recueilli des commentaires sur ceux-ci. » Le CUSM et le CHUM ont ensuite pu préparer une demande de propositions.
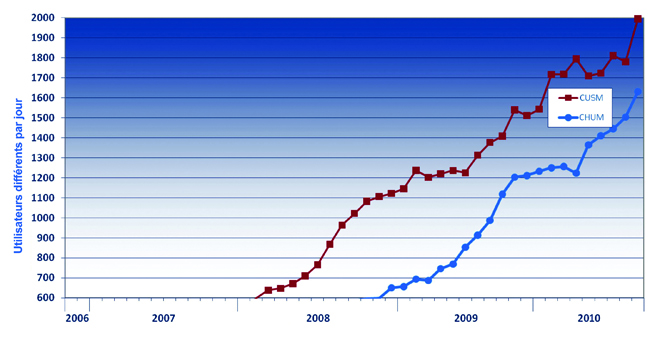
L’une des principales raisons qui ont mené à la sélection du système Open Architecture Clinical Information System (OACIS) de la société Dinmar (celle-ci a été achetée en 2006 par Emergis, laquelle a été acquise en 2008 par TELUS) tenait à sa capacité d’intégrer divers systèmes. L’équipe de la transition technologique a collaboré avec le fournisseur afin d’adapter le système OACIS à ses besoins, au fil de la mise en œuvre. La figure 1 illustre le niveau d’utilisation du DES au CUSM et au CHUM.
L’existence de liens productifs entre les cliniciens et les responsables de la TI repose sur un respect mutuel à l’égard de l’apport de chacun. Comme le souligne le Dr Barkun : « S’ils ont une culture et des préoccupations différentes, mon expérience avec les responsables de la TI et le DPI a été formidable. Mon travail consiste à leur rappeler de veiller à ce que le système appuie toujours les processus cliniques. »
Mise en œuvre progressive
La mise en œuvre du OACIS s’est déroulée en parallèle, tant au CUSM qu’au CHUM. Travaillant ensemble, les responsables des deux établissements ont pu s’assurer qu’un nombre suffisant de cliniciens de chaque département contribuent à la conception du système. Un calendrier d’implantation progressive fut établi de sorte qu’un centre hospitalier puisse mettre à l’épreuve un système donné, sous la forme d’un projet pilote, et l’autre tirer parti de cette expérience. Comme le souligne le Dr Valiquette : « Nous avons formé un groupe de direction clinique commun qui s’est réuni régulièrement au cours des sept dernières années; on y retrouve des membres des deux établissements qui travaillent sur chacune des composantes, quel que soit celui des deux établissements qui la mette en œuvre en premier. »
Les responsables ont commencé par le volet le plus simple : l’affichage des résultats. Parmi ceux-ci figure l’index électronique principal des patients, qui assortit électroniquement les données des dossiers de chaque patient, d’où qu’elles proviennent. Comme le souligne le Dr Valiquette : « Plusieurs médecins peuvent désormais accéder simultanément, tant depuis le CHUM que depuis le CUSM, aux renseignements démographiques du patient, à l’historique de ses visites, à son profil sur le plan des laboratoires, de la pathologie, de la microbiologie, des médicaments, en même temps qu’à l’imagerie médicale, qu’aux transcriptions et aux rapports, et cette intégration a rapidement présenté des avantages pour les cliniciens. »
L’équipe travaille maintenant à la documentation clinique et aux programmes d’entrée des commandes des médecins. Selon le Dr Barkun, le CUSM est parvenu à documenter les renseignements relatifs aux allergies des patients hospitalisés tandis que le CHUM a entrepris de numériser les dossiers imprimés afin d’en verser le contenu au dossier électronique. Les rapports numérisés seront temporairement affichés dans un module du système OACIS puisqu’il faudra attendre quelques années pour que les sources d’in?formation soient reliées électroniquement. Le CUSM a entrepris de mettre en œuvre, sous forme de projet pilote, les modules d’entrée des commandes d’imagerie médicale et de documentation électronique des signes vitaux et des mesures cliniques; suivront les modules d’entrée des médicaments et les résumés produits au congé.
Un travail d’équipe
Comme le souligne le Dr Valiquette : « Chaque établissement possède son propre organisme de coordination. Ces organismes sont véritablement multidisciplinaires : on ne peut faire évoluer ces projets sans collaborer avec chacun des intervenants, soit les administrateurs, les responsables de la TI et l’ensemble des cliniciens, et non seulement les médecins. » L’organisme de coordination veille à la mise en œuvre progressive et ordonnée du projet et s’assure que celle-ci tienne compte des limitations sur le plan des ressources des SI et de la capacité de changement des cliniciens. Comme le souligne le Dr Barkun : « Non seulement faut-il s’assurer de la valeur intrinsèque de son projet et de sa capacité d’accélérer les processus cliniques, mais il faut aussi tenir compte du contexte des unités où sont mis en œuvre les modules. Si le personnel infirmier doit apprendre à se servir du système OACIS pour documenter des paramètres cliniques en même temps qu’il apprend à se servir de nouvelles pompes à insuline et que sont implantés de nouveaux protocoles de coagulation, il risque d’être submergé. »
Lorsqu’un nouveau module est implanté, l’équipe du système OACIS forme des champions cliniques, des gestionnaires et des « superutilisateurs », qui doivent former du personnel dans chaque département. Des outils de formation sont aussi offerts sur les réseaux internes du CUSM et du CHUM et toutes les unités sont invitées à revoir l’organisation de leur travail afin que la documentation électronique soit intégrée au OACIS. Comme le souligne le Dr Barkun : « L’inter?face et le contenu de l’écran sont définis par les groupes de travail cliniques et ils doivent être actualisés au rythme des changements des pratiques. »
Le Dr Valiquette et le Dr Barkun président des comités de mise en œuvre qui se réunissent tous les mois, au sein des deux organisations. Ils doivent également désigner et former d’autres champions cliniques dans leurs centres respectifs, en plus de recruter des représentants cliniques de chaque service. Pour ce faire, on doit constamment maintenir un climat de discussion avec les cliniciens pour s’assurer de leur participation, en plus de veiller au suivi des préoccupations exprimées au sujet de l’évolution du projet. Ce travail s’ajoute à leurs responsabilités sur les plans clinique, de la recherche, de l’enseignement et de l’administration.
Communications
M. Huot insiste sur la nécessité de renforcer l’autonomie de ces groupes de travail et de ces champions cliniques pour définir la stratégie de mise en œuvre : « Nous devons veiller à ce que le système réponde à leurs priorités. »
Deux personnes affectées aux relations publiques et aux communications sont responsables du système OACIS, tant au CUSM qu’au CHUM. Comme le souligne Chantal Beaudry, conseillère en relations publiques et communications, Transition technologique, CHUM-CUSM : « Notre mandat est de promouvoir le système OACIS tant à l’interne qu’à l’externe. Notre défi consiste à élaborer des plans de communication qui parviennent à joindre les cliniciens dans leurs activités quotidiennes et à formuler des outils qui facilitent le changement organisationnel. » Cette initiative a permis de préparer les intéressés aux différentes phases de la mise en œuvre, en plus de rendre compte des progrès réalisés et de reconnaître les personnes qui participent aux projets pilotes et aux autres initiatives. Le Dr Barkun et le Dr Valiquette organisent périodiquement des tournées générales auprès de toutes les spécialités médicales afin de fournir de l’in?formation aux cliniciens et d’offrir leurs commentaires, au fil de l’implantation des systèmes. Comme le souligne le Dr Barkun : « Nous avons recours à des moyens de communication motivants. Nous publions ainsi un communiqué de presse lorsque nous atteignons certains objectifs sur le plan de l’utilisation. Nous diffusons aussi de l’information sur le OACIS dans le bulletin interne du CUSM, afin d’informer le personnel des prochaines étapes. » En 2008, l’équipe de la transition technologique a organisé un symposium qui a attiré quelque 400 participants et elle a invités ces derniers à visiter les sites hospitaliers et à discuter des nouveaux outils technologiques, avec les cliniciens.
L’utilisation
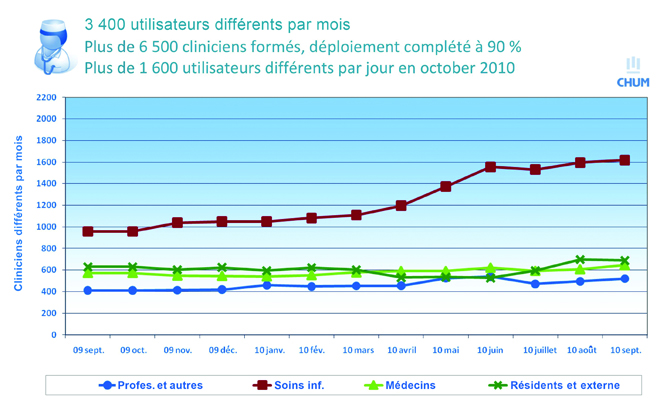
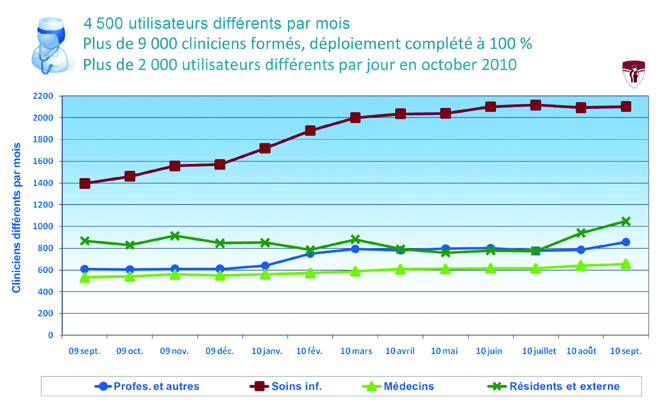
Les directeurs cliniques doivent également vérifier l’utilisation des nouveaux systèmes et intervenir sur le plan du dépannage. On tient un relevé du nombre d’utilisateurs qui ouvrent une session et du nombre de sessions quotidiennes. Les utilisateurs peuvent être regroupés par catégorie clinique, de sorte que soit tenu un relevé de l’utilisation de chacun des modules, par le personnel infirmier, les internes et les résidents, les cliniciens et les responsables des services auxiliaires. (Voir les figures 2 et 3). Comme le souligne le Dr Barkun : « Si nous constatons un fléchissement des courbes d’utilisation au sein d’un groupe donné, nous nous renseignons et remontons à la cause du problème. »
En septembre 2010, plus de 9 000 cliniciens du CUSM avaient suivi une formation et le déploiement de la phase 1 du système OACIS était terminé. Entre septembre 2009 et septembre 2010, le nombre d’infirmières et d’infirmiers utilisant le système est passé de 1 400 à 2 100, le nombre de médecins, de 500 à 650, le nombre de résidents et d’étudiants, de 900 à 1 050, et le nombre d’autres professionnels, de moins de 600 à 850. Au CHUM, en date de septembre 2010, 6 500 cliniciens avaient suivi une formation sur l’utilisation du système OACIS et le déploiement était terminé à 90 %.
En mai 2009, le système OACIS s’est mérité le prix OCTAS, la plus haute distinction pouvant être décernée à un projet de TI au Québec. M. Huot a souligné les caractéristiques techniques du système OACIS : liaison de systèmes distincts et préservation des investissements existants en informatique. Le processus de mise en œuvre constitue cependant un facteur de réussite au moins tout aussi important. Au moment de la remise du prix, le Dr Barkun a reconnu que ce succès s’expliquait « par la participation de milliers de cliniciens travaillant en partenariat avec les responsables technologiques et administratifs du projet ». Pour citer le Dr Valiquette : « Ce prix démontre que le renforcement de l’autonomie des utilisateurs cliniques est l’une des clés de la réussite de tels projets. »
Les possibilités d’élargissement
Le Dr Barkun et le Dr Valiquette ont tracé la voie sur le plan de la mise en œuvre des SIC et formulé un certain nombre de principes directeurs qu’ils souhaitent transmettre à leurs successeurs éventuels.
1. Le champion clinique est un « intermédiaire » : il crée des mécanismes simples pour permettre aux parties de faire entendre leurs préoccupations et il intervient à l’égard de celles-ci.
2. Il importe de reconnaître les forces et les faiblesses du produit et veiller à ce que le fournisseur en comble les lacunes.
3. Aucun retardataire n’a le droit de ralentir l’évolution d’un projet.
4. If faut toujours minimiser le nombre de clics.
5. Au premier rang des préoccupations? Les bienfaits pour les patients.
En plus d’assurer l’implantation du système OACIS, le directeur clinique du CUSM doit établir le caractère prioritaire du développement et de la mise en œuvre des systèmes spécialisés, qu’il s’agisse d’applications complémentaires ou de systèmes connexes. Parmi les projets spécialisés réalisés jusqu’à présent figurent le dossier électronique de santé spécialisé des salles d’urgence ainsi qu’un système de gestion de l’information concernant les salles d’opération, des échéanciers préalables à l’intervention aux opérations et à la gestion de l’équipement. Le Dr Barkun reconnaît qu’il est délicat d’établir les priorités : chaque fois qu’est sélectionné un projet, un autre doit être reporté. Comme il le souligne : « Avec le groupe des champions, nous devons établir ce que nous estimons être les priorités principales et secondaires, en tenant compte du fait que nos ressources de SI-TI sont limitées. » Par rapport au budget total du CUSM, celui de la TI représente près de la moitié du niveau qui serait le sien ailleurs au Canada.
Le Dr Barkun demandera bientôt à chaque groupe clinique du CUSM quelles autres fonctions pourraient rendre le système OACIS « irrésistible ». Les réponses seront classées et assorties aux priorités des établissements, après quoi des membres de ces groupes cliniques seront recrutés pour développer les aspects cliniques du système. Comme le souligne celui-ci : « Il y a quelques années, les cliniciens n’aimaient pas beaucoup les SI. Le système OACIS a changé cet état de fait. Si des problèmes sont survenus, il est étonnant de constater combien rares ont été les plaintes concernant le système. Auparavant se posait un important problème lié à l’âge des utilisateurs; avec le départ à la retraite des cliniciens les plus âgés et leur remplacement par de plus jeunes cliniciens formés dans des établissements ou étaient implantés des dossiers électroniques de santé, le défi n’est plus de susciter l’adhésion des médecins, mais plutôt de combler leurs attentes. »
Comme le souligne M. Huot : « Le rôle de directeur clinique est d’éveiller les cliniciens aux systèmes de TI. Ce rôle se poursuivra à tout le moins jusqu’au déploiement complet du SIC. Cependant, j’estime que ce rôle devrait de plus en plus revêtir un caractère permanent. La technologie biomédicale évolue sans cesse et les directeurs cliniques sont de solides alliés pour établir des ponts entre la technologie et les besoins cliniques. »